El hábito de chuparse el dedo (conocido en términos odontológicos como succión digital) así como la succión de otros objetos (mantas, lápices...) es un mal habito que conlleva unos efectos negativos para la boca y los dientes.
La gravedad de estos efectos dependerá de la intensidad y la duración de hábito.
EFECTOS:
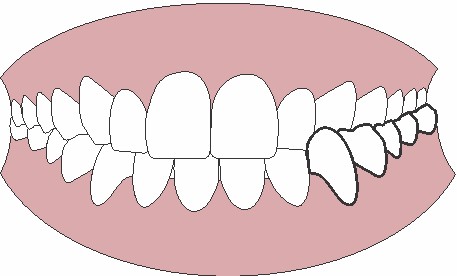
- Inclinación hacia vestibular (hacia adelante) de los incisivos superiores y estimulación del crecimiento del maxilar superior.
- Inclinación hacia lingual (hacia atrás) de los incisivos inferiores y freno del crecimiento mandibular.
- Mordida abierta anterior (ausencia de contacto entre los dientes anteriores superiores e inferiores).
- Estrechamiento de la arcada superior y de la bóveda palatina debido a la presión negatica que genera la succión del dedo.
Los dos primeros contribuyen al aumento del resalte (distancia entre la cara palatina de los incisivos superiores y la cara vestibular de los inferiores). El tercero conlleva un aumento de la altura del tercio inferior de la cara. Y el último puede dar lugar a asimetrías faciales.
Generalmente, los labios de los niños con este hábito son incompetentes (son incapaces de producir un cierre completo o es muy forzado). Esto puede llevar a que el niño busque el sellado labial de otros modos (adelantando la mandíbula, colocando el labio inferior entre los dientes de arriba y de abajo, adelantando la lengua o una combinación de los anteriores). Si esto se produce, se agrava o se añaden otros problemas. Además, suele asociarse a respiración oral que, junto con el sellado labial incompetente, predispone a sequedad de las mucosas y gingivitis.
Muchas veces, el tratamiento es ortodóncico pero se debe eliminar el hábito nocivo para evitar que se vuelva a producir y, en algunas ocasiones, si el hábito se elimina a muy temprana edad, estos efectos pueden resolverse o mejorarse espontáneamente.

Fotografía de un paciente con Clase II-1 con inclinación vestibular de incisivos superiores, aumento del resalte, mordida abierta anterior e interposición lingual.
(*Los derechos de todas las imágenes quedan reservados a sus respectivos autores*)