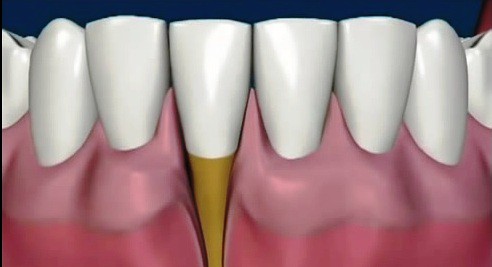
Como ya hemos hablado en alguna ocasión, la recesión consiste en una alteración de la encía por la que ésta se aleja del diente, dejando expuesta la raíz y dando, por tanto problemas estéticos, de sensibilidad y periodontales.
Las recesiones pueden afectar a todos o muchos dientes o aparece solo en uno en concreto.
Estas recesiones se pueden producir por muchas causas. A continuación enumeraremos algunas de ellas:
- Traumatismo ejercido por un cepillado incorrecto. Si el cepillado es demasiado enérgico o se utilizan cepillos demasiado duros o demasiado gastados, se pueden producir alteraciones que con el tiempo produzca una recesión. Un cepillado con demasiada presión se suele acompañar, además de abrasiones o desgastes del esmalte en la zona de los cuellos de los dientes.
- La malposición dentaria. Los dientes mal colocados presentan interferencias a la hora de cerrar la boca que, en ocasiones, puede ayudar a la aparición de recesiones. Cuando existe mucha sobremordida (si los incisivos superiores cubren por completo a los inferiores), en ocasiones se produce un mordisqueo de la encía inferior que puede conllevar la aparición de recesiones.
- Los movimientos ortodóncicos. La ortodoncia, mal planificada, puede predisponer en el futuro a la aparición de recesiones si se posicionan los dientes demasiado hacia adelante (vestibular) dejando una capa de hueso muy fina o inexistente en las raíces.
- Frenillos. Los frenillos son unas hebras musculares que conectan el labio con la encía. Si estas fibras se insertan muy cerca de los dientes, el continuo estiramiento puede acabar produciendo una recesión.
- Traumatismos por piercings. Los piercings en los labios y frenillos pueden predisponer a la aparición de recesiones.
- Odontología defectuosa. Los empastes en cuellos o las fundas que profundizan demasiado en la encía pueden ser otra de las causas que predispongan a su aparición. La inflamación producida por las bandas y aparatos de ortodoncia pueden ser otra de las causas.
- En muchas ocasiones, se produce una recesión de la encía en los dientes contiguos a una pieza que ha sido extraída.
- Infecciones periodontales, por virus o tumores pueden conllevar también a la aparición de recesiones.
Antes de tener que realizar cualquier tratamiento de una recesión, por ejemplo, mediante injertos de encía, es conveniente eliminar y mejorar todos aquellos factores que puedan predisponer a su aparición (mejorar las técnicas de higiene, posicionar correctamente los dientes, eliminar frenillos, piercings y tratamientos odontológicos antiguos y/o mal ajustados...)