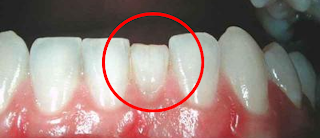
La alveolitis es una de las posibles complicaciones que pueden aparecer tras la extracción de una pieza dental. Consiste en un dolor intenso en la zona de la extracción pasadas las 24-72 horas de la misma. Es un dolor que irradia frecuentemente al oído y que se acompaña de fetidez del aliento y un estado de malestar general.
Suele deberse a la infección del alveolo (el agujero que deja el diente al ser extraído). Las maniobras bruscas, las extracciones complicadas, la higiene deficitaria, el consumo de tabaco, el exceso de enjuagues los primeros días y no seguir las pautas y medicación indicadas por el odontólogo pueden favorecer su aparición.
La alveolitis seca es la más frecuente y en ella se ve un alveolo vacío observandose las paredes desnudas del hueso. La alveolitis supurada o plástica es menos frecuente y se acompaña de pus.
El tratamiento consta de analgésicos para aliviar el dolor, antibióticos para impedir la infección, enjuagues o geles de clorhexidina para evitar la sobreinfección de la zona, anestésicos tópicos para paliar el dolor. Se suele rascar el alveolo vacío para producir un sangrado que cree un coágulo nuevo que cierre la herida y/o se puede rellenar el alveolo con cementos con eugenato que ayudan a la cicatrización y la curación de las alveolitis. Se realizará un seguimiento de control de la herida hasta su cierre completo.
En cualquier caso, el paciente debe consultar con el odontólogo cuando note alguno de los sígnos o síntomas anteriormente descritos.