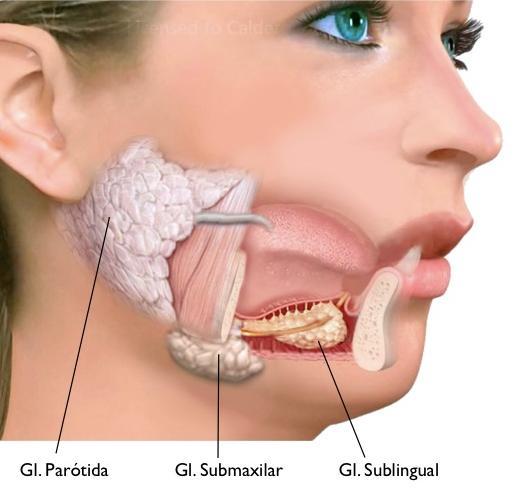
Estas son algunas de las consideraciones y de los consejos que deben seguirse a nivel oral en todos los pacientes irradiados de cabeza y cuello:
CONSIDERACIONES PREVIAS A LA RADIOTERAPIA:
- Interconsulta con el odontólogo previamente a la radioterapia para conocer el estado de salud oral
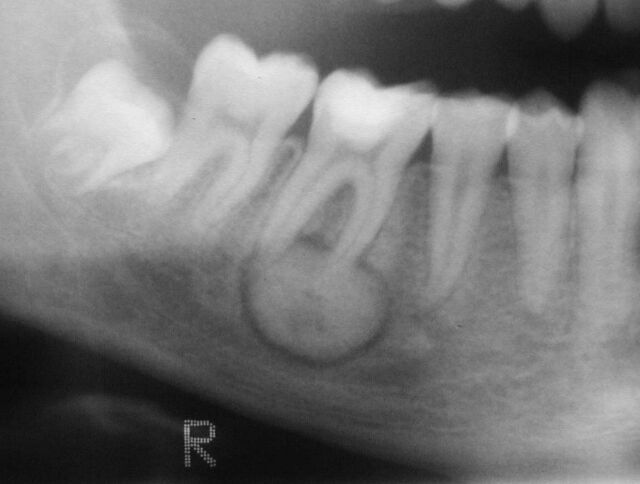
- Exploración radiográfica para valorar el estado de los dientes y descartar infecciones
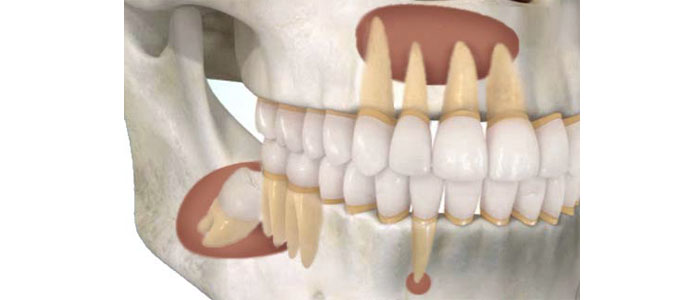
- Realizar todas las extracciones de dientes con mal pronóstico antes de la radioterapia con el tiempo suficiente para asegurar la cicatrización de los tejidos antes de recibir la radiación (15-21 días)
- Impresiones para tener modelos del paciente para diseñar cubetas para la aplicación de flúor.
- Confeccionar protectores plomados para los dientes
- Insistir en una meticulosa higiene oral ayudada de suplementos de flúor.
- Restaurar todas la caries y sellar los dientes en niños.
- Tratamiento de conductos (endodoncia) de aquellos dientes que tengan buen pronóstico para realizar este tratamiento.
- Pulir bordes afilados de dientes y obturaciones.
- Retocar y ajustar las prótesis removibles y suprimir su uso si es necesario
- Medir la saliva y la máxima apertura bucal antes de la radioterapia para tener registrados estos datos.
CONSIDERACIONES DURANTE LA RADIOTERAPIA:
- Se debe optar por la prevención y control.
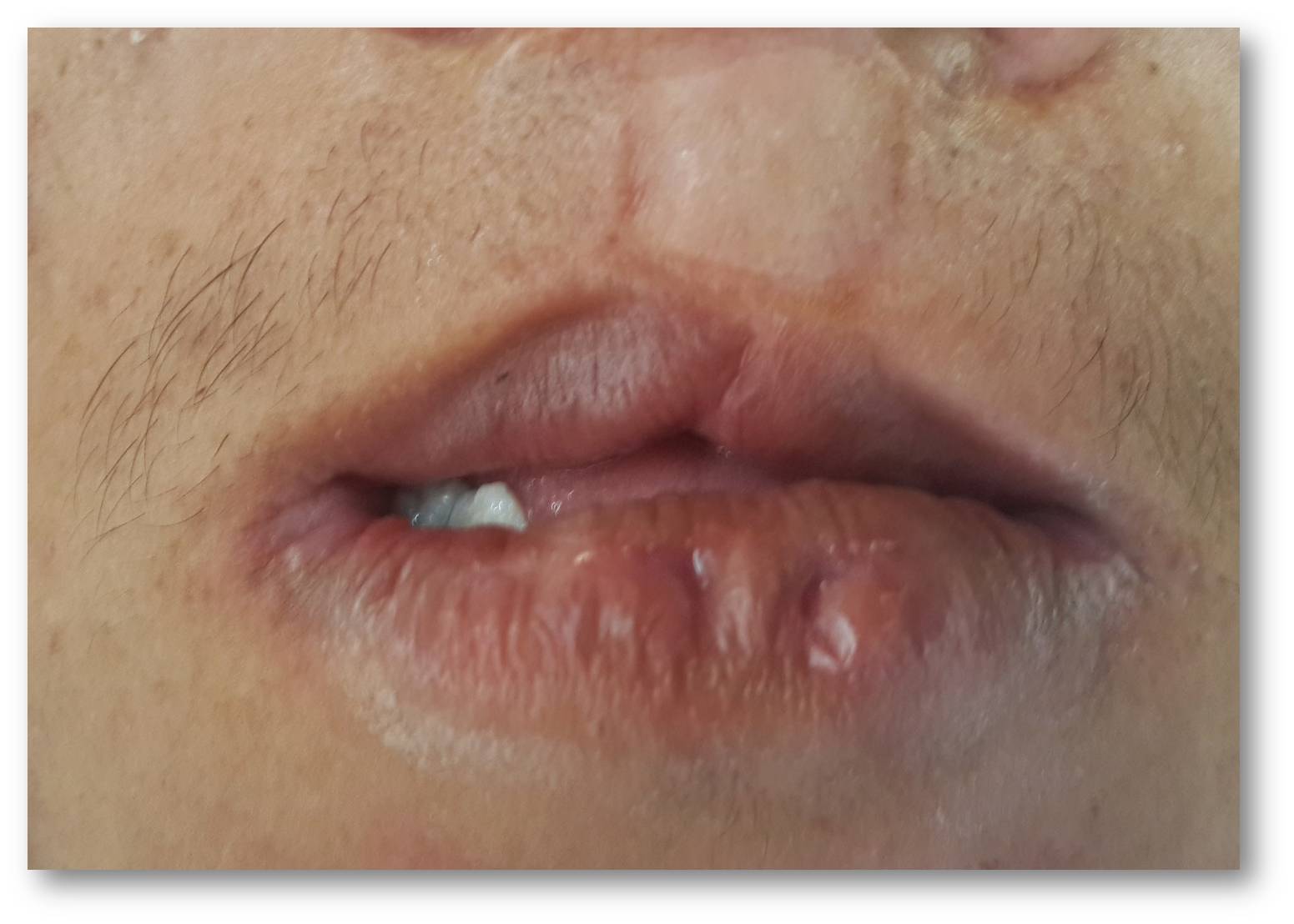
- Higiene oral minuciosa con eliminación de placa. Cepillo blando, suplementos de flúor, colutorios de clorhexidina...
- Dieta blanda y anticariogénica evitando azúcares y picantes.
- Evitar enjuagues y bebidas alcohólicas.
- Suprimir el tabaco
- Evitar las extracciones
- Utilizar soluciones de anestesia tópica para calmar el dolor de la mucositis.
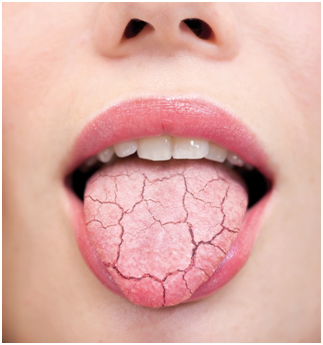
- Estimulantes y/o sustitutos salivales para tratar la xerostomía.
- Ingesta abundante de agua
- Enjuagues de nistatina en caso de infección por hongos.
- Ejercicios orales y movimientos mandibulares para evitar el trismo.
CONSIDERACIONES TRAS LA RADIOTERAPIA:
- Revisiones periódicas.
- Reforzar la higiene
- Evitar las extracciones por lo menos 12 meses después de la radioterapia.. Se prefiere la endodoncia a la extracción dental. En caso de ser necesarias las extracciones, se harán de manera atraumática, se extraerán pocos dientes por sesión y se dará antibióticos.
- Intentar no llevar las prótesis removibles durante al menos 3 meses para evitar aftas y ulceraciones.
- Continuar los ejercicios orales para reducir y minimizar el trismo.
- Los suplementos de zinc ayudan en la alteración y pérdida de sabor.